Pandemija prouzrokovana virusom COVID-19 još uvek predstavlja jednu velika misteriju sa naučno-medicinskog aspekta. Preliminarni klinički podaci kao i dosadašnja anegdotalna iskustva ukazuju da je možda patofiziologija infekcije sa COVID-19 virusom drugačija od one koju smo originalno pretpostavili.

Prema podacima Svetske zdravstvene organizacije gotovo do 75% početno asimptomatskih slučajeva će razviti kliničku bolest, čineći istinski asimptomatsku infekciju izuzetno retkom.
Prema statističkim podacima, oko 4% COVID-19 pacijenta zahteva hospitalizaciju na odeljenjima intenzivne nege zbog teške ili životno-ugrožavajuće kliničke slike. Ovi pacijenti zahtevaju posebno lečenje i negu jer predstavljaju grupu sa najvećim rizikom za letalni ishod.
U pandemiji koja je dovela do velikog broja hospitalizovanih pacijenata lekari širom sveta primenjuju različite protokole uključujući različite kombinacije lekova.
U ovom trenutku ne postoji standardna terapija za lečenje COVID-19 pozitivnih pacijenata niti postoje dokazi o efikasnosti potencijalnih terapeutskih sredstava (medicina zasnovana na dokazima- „evidence-based medicine“).
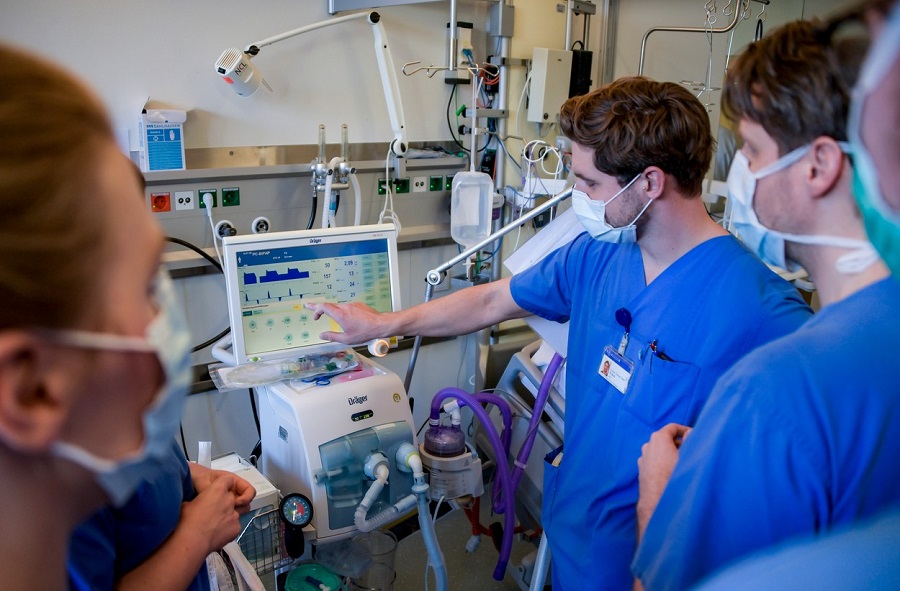
Najteža grupa COVID-19 pacijenta su pacijenti primljeni na odeljenje intenzivne nege.
Dva bitna pitanja o kojima diskutuje međunarodna medicinska zajednica kada je u pitanju lečenje ovih pacijenta je upotreba mehaničke ventilacije (respiratora) i lečenje tj. prevencija citokinske oluje.
Visoka smrtnost u pojedinim zemljama kao i izuzetno visok broj pacijenata sa COVID-19 pneumonijom koji zahtevaju prijem u jedinice intenzivne nege zbog akutne respiratorne insuficijencije predstavljaju veliki zdravstveni problem.
Jedna od velikih kliničkih dilema u terapiji pacijenata sa COVID-19 pneumonijom je da li treba primeniti standardne protokole za lečenje akutnog respiratornog distres sindroma (ARDS).
Tridesetog marta dr Lučano Gatinoni sa Medicinskog fakulteta Getingen u Nemačkoj objavio je pismo uredniku medicinskog žurnala Američki časopis za respiratornu i kritičnu medicinu u kome opisuje da pacijenti iz Severne Italije nisu imali tipičnu kliničku sliku ARSD. Oni su se prezentovali sa teškom hipoksemijom (izuzetno nizak nivo kiseonika u krvi, posebno arterijskoj) i dobro očuvanim volumenom plućnih gasova.
To je dovelo do otvorene diskusije da li bi zapravo upotreba respiratora kao sastavnog dela standardne terapije ARDS-a mogla da nanese više štete nego koristi kod pacijenata sa COVID-19 pneumonijom.
Ono što je zapravo dr Gatinoni uočio jeste da kod pacijenta sa COVID-19 pneumonijom koji su došli do intenzivne nege postoji velika diskrepanca izmedju težine hipoksemije i njihove relativno očuvane komplijanse (rastegljivosti) pluća, sto je u kontrastu sa klasičnom kliničkom slikom koja se vidja kod pacijenata sa teškim ARDS.
Upravo zbog ovoga dr Gatinoni i njegove kolege predlažu da umesto respiratora (agresivne ventilatorne potpore kod koje se koristi visok pozitivni krajnje-ekspiratorni pritisak – PEEP), lekari treba da razmotre upotrebu što manjeg PEEP-a i neagresivne ventilacije kako bi se „kupilo vreme sa sto manjim dodatnim oštećenjem pluća“.
Po mišljenju dr Gatinonija, razlika u smrtnosti među pacijentima sa COVID-19 pneumonijom može se objasniti upotrebom različitih protokola u jedinicama intenzivne nege (od gotovo 0% u jedinicama gde se ne koriste respiratori do gotovo 60% u jedinicama gde je rana upotreba respiratora standardan protokol za lečenje COVID-19 pneumonije).
Dr Jang iz Vuhana, Kina, u februaru je u medicinskom časopisu Lancet objavio rezultate iz retrospektivne studije koja je uključila 52 pacijenta lečena na odeljenju intenzivne nege: 71% pacijenta bilo je na respiratoru, od kojih je 81% preminulo u roku od 28 dana od prijema u bolnicu.
Rezultati Nacionalnog Centra za reviziju i istraživanje intenzivne nege u Engleskoj pokazuju da je stopa smrtnosti 51% kod svih COVID-19 pacijenta koji su primljeni na intenzivnu negu. Prema podacima Nacionalnog zdravstvenog sistema u Engleskoj 66,3% pacijenta koji su stavljeni na respiratore imaće letalan ishod.
Podaci is SAD-a nisu ohrabrujući. Prema nekim procenama svega 20% COVID-19 pacijenata će biti u nekom trenutku skinuto sa mehaničke ventilacije, što znači da će 80% preminuti.
U mnogim jedinicama intenzivne nege širom sveta umesto intubiranja pacijenata i stavljanja pacijenata na respirator koriste se manje invazivni aparati ventilacije kao sto je CPAP (kontinuirani pozitivni pritisak disajnih puteva).
U početku COVID-19 pandemije upravo zbog iskustva iz Kine pacijenti sa pneumonijom i ARDS sa niskom saturacijom kiseonika bili su rano intubirani i rano stavljeni na respiratore u jedinicama intenzivne nege. S obzirom na činjenicu da se iskustva sa COVID-19 pacijentima menjaju sve vreme i da lekari koji leće ove pacijente neprestano razmenjuju iskustva, postavlja se pitanje da li je zapravo rana intubacija i primena vrlo visokog PEEP (> 15 cm H2O) zaista potrebna pogotovo kada je poznato da ona može da izazove traumu pluća i/ili hemodinamsku nestabilnost.
Sve je više lekara čije iskustvo pokazuje da su COVID-19 pacijenti kod kojih je započeta CPAP ventilacija bolje nego pacijenti koji su rano intubirani.
Lekari intenzivisti objašnjavaju da nije lako doneti odluku o metodi ventilacije. Da li intubirati pacijenta i staviti ga na respirator ili ga staviti na ne-invazivnu ventilaciju kao sto je CPAP?
Mnogi intenzivisti mišljenja su da pacijente treba staviti na CPAP ukoliko oni nisu ekstremno loše, da ih treba pratiti tokom nekoliko sati i da treba nastaviti sa CPAP ventilacijom ukoliko ima poboljšanja. Ukoliko nema poboljšanja, pacijent se mora staviti na mehaničku ventilaciju – respirator. Problem je što iskustvo sa COVID-19 pacijentima pokazuje da kada jednom stavite pacijenta na respirator, nije ga lako skinuti sa mehaničke ventilacije. Na osnovu iskustvu mnogih intenzivista, ova mehanička ventilacija može da traje i do 10 dana pre nego sto se započne sa prvim pokušajima skidanja pacijenta sa respiratora.
Veliki problem kod svih pacijenata koji su na respiratoru je što su oni sedirani. Sedacija siri krvne sudove, smanjuje krvni pritisak i smanjuje rad creva. Pacijenti ne dišu svojim plućima već to respirator radi za njih. Zbog toga pacijenti ne mogu da kašlju i da izbace sve ono sto je akumulirano u njihovim disajnim putevima, pa postoji veliki rizik da dođe do bakterijske infekcije (tzv. bakterijska pneumonija).
Iskustvo pokazuje da se kod pacijenta sa COVID-19 pneumonijom viđa veliki broj mikro-vaskularnih trombova u plućima koji otežavaju protok krvi kroz pluća.
Upravo zbog kompleksnosti COVID-19 pneumonije ne postoji standardan način lečenja. Umesto rigidnog protokola koji bi bio primenjen kod svih pacijenata, terapeutski pristup kod pacijenta sa COVID-19 pneumonijom i ARDS u intenzivnoj nezi mora biti individualan.
U narednom tekstu: Šta je to citokinska oluja